Have any questions?
+44 1234 567 890
Studiere deinen Traum und studiere an der MHB!
Medizin, Zahnmedizin, Psychotherapie oder Versorgungsforschung studieren. Ohne NC. Aber mit Persönlichkeit.
Die Medizinische Hochschule Brandenburg Theodor Fontane (MHB) bietet ein Studium der Medizin, der Zahnmedizin, der Psychotherapie und der Versorgungsforschung, das sich im hohen Maße an der klinischen Praxis und an Patient:innen orientiert. Die Auswahl der Studierenden erfolgt dabei nicht nach einem notenbasierten NC (Numerus Clausus), sondern nach Persönlichkeit, Motivation und beruflicher Vorerfahrung.
Ein Studium an der MHB bietet weitere Vorteile:
-
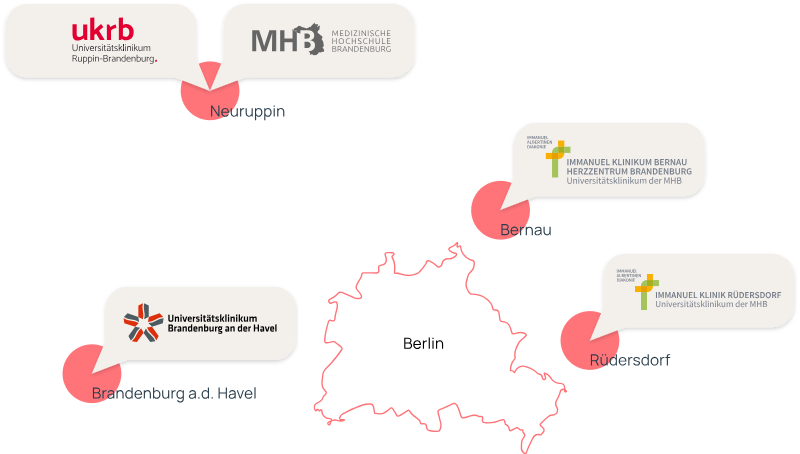
Die MHB verfügt über ein Universitätsklinikum im Verbund und ermöglicht ihren Studierenden damit ein Studium auf höchstem medizinischen und akademischen Niveau, bei dem natürlich auch eine Promotion möglich ist.
-
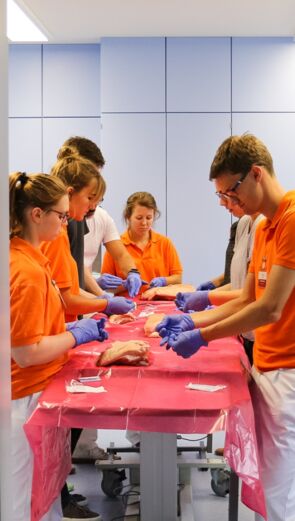
Die Trennung in Vorklinik und Klinik im konventionellen Regelstudiengang ist in den innovativen Modellstudiengängen der MHB zugunsten eines integrierten und praxisorientierten Curriculums aufgehoben. Die Vermittlung der theoretischen Grundlagen erfolgt immer mit Blick auf die klinische Praxis, wodurch das Lernen zwar immer noch anspruchsvoll bleibt, aber insgesamt sehr viel leichter fällt als in herkömmlichen Regelstudiengängen..
-
Anders als bei medizinischen Hochschulen mit Regelstudiengang ist das Risiko, in der Medizin an der integrierten M1-Prüfung zu scheitern, nicht sehr groß, was auch mit ein Grund dafür ist, dass die Abschluss- und Bestehensquote in Regelstudienzeit an der MHB herausragend hoch ist.
- Die MHB ist auch Pionier bei der Einführung und der erfolgreichen Umsetzung der neuen, NC-freien und approbationskonformen Studiengänge in der Psychologie entsprechend der Reform des Psychotherapeutengesetztes.
-
Mit dem Masterstudiengang Versorgungsforschung (M.Sc.) hat die MHB ebenfalls ein deutschlandweit einmaliges Angebot im blended learning-Format geschaffen, das sich an Changemaker und Gesundheitspioniere richtet, die einen Beitrag zur Veränderung und Verbesserung des Gesundheitssystems leisten wollen.
Also, studiere deinen Traum und studiere Medizin, Zahnmedizin, Psychotherapie oder Versorgungsforschung an der MHB!
Die Studienvorteile der MHB
Staatlich anerkannt, aber ohne NC
Praxis und Patient:innen von Beginn an
Kleine Lerngruppen
Moderne Lehr- und Prüfungsformate
3 Universitätskliniken im Verbund an 4 Standorten
Großes Netzwerk an weiteren kooperierenden Kliniken und Lehrpraxen
Hohe Studierenden-Zufriedenheit
Hohe Abschluss- und Bestehensquote in Regelstudienzeit
Stipendien und attraktive Finanzierungsvarianten
Studiere deinen Traum!
Aktuelle Nachrichten
Ihre Karriere an der MHB
Sie sind interessiert an einer abwechslungsreichen Tätigkeit mit Herz, Hand und Hirn sowie mit vielfältigen Gestaltungsmöglichkeiten in einem sinnstiftenden Umfeld?
Dann haben wir hier für Sie vielleicht ein passendes Stellenangebot!


Forschung an der MHB
Das Gesundheitswesen des Landes Brandenburg steht vor vielfältigen Herausforderung in der Gesundheitsversorgung des Flächenlandes: Die Krankheitslast alterassoziierter Erkrankungen steigt zunehmend und führt zu Mehrfacherkrankungen der Patient*innen. Für die Gesundheitsversorgung in den Non-Metropol-Regionen stehen begrenzte Ressourcen in den ländlichen Versorgungsstrukturen zur Verfügung. Unsere Vision ist es, eine optimale Versorgung der Patient*innen im Flächenland Brandenburg langfristig durch Forschung und Ausbildung zu sichern. Deshalb rückt die MHB konsequent den alternden Menschen und seine individuellen Bedürfnisse im ländlichen Raum in den Fokus ihrer Forschung.